- Zurück
- Anästhesiologie, Intensivmedizin und Schmerztherapie
- Kinder- und Jugendmedizin
- Zentrum für Notfallmedizin
- Gastroenterologie-Hepatologie, Kardiologie und Infektiologie (Med. Klinik II)
- Geriatrie und Geriatrische Früh-Rehabilitation, Zentrum für Altersmedizin
- Gynäkologie und Geburtshilfe - Brustzentrum
- Multimodale Schmerztherapie
- Neurologie, Stroke Unit und Frührehabilitation, Parkinson-Zentrum
- Orthopädie und spezielle orthopädische Chirurgie
- Pneumologie, Beatmungs- und Schlafmedizin / Schlaflabor (Med. Klinik IV)
- Radiologie und Neuroradiologie
- Unfallchirurgie
Knappschaft Kliniken Paracelsus MarlHäufige Erkrankungen und Verletzungen der Schulter
Das Schultergelenk
besitzt im menschlichen Körper den größten Bewegungsumfang, ist dabei aber auch das fragilste. So wird der Oberarmkopf im Schultergelenk nur über mehrere Muskeln und Sehnen in seiner Position festgehalten.
Die sogenannte Rotatorenmanschette ist hierbei eine Gruppe aus vier Muskeln die einzeln und in Kombination diverse Funktionen übernehmen und das Gelenk stabilisieren. Sie umgeben das Schultergelenk vom Oberarmknochen bis zum Schulterblatt, wie eine muskuläre Platte und schützen den Oberarmkopf vor dem Herausrutschen aus der Gelenkspfanne.
Die vier Muskeln heißen:
- Musculus supraspinatus (Obergrätenmuskel) Abspreizung
- Musculus infraspinatus (Untergrätenmuskel) Außenrotation
- Musculus subscapularis (Unterschulterblattmuskel) Innenrotation
- Musculus teres minor (kleiner Rundmuskel) Außenrotation u. Armrückführung
Wir behandeln folgende Erkrankungen und Verletzungen der Schulter:
Verletzungen durch Schulter-Luxation, "Ausgekugelte Schulter"
Erklärung und Symptome
Eine sogenannte Luxation bedeutet ein Auskugeln des Schultergelenks, bzw. des Oberarmkopfes aus der Gelenkspfanne. Hieraus resultiert eine sofortige schmerzhafte Bewegungseinschränkung des Schultergelenks und indirekt auch des betroffenen Armes. Begleitend kann es zu Kribbel- oder Taubheitsgefühlen im Schulter- oder Armbereich kommen. Eine solche Luxation bedingt in den überwiegenden Fällen eine sofortige ärztliche Vorstellung und eine geschlossene Reposition. Hierbei wird in einer Kurznarkose der Arm unter Zug oder Drehbewegungen geführt, um den Oberarmkopf in die Gelenkspfanne zurückzuführen.
Folgen einer solchen Luxation sind mitunter diffus und bedürfen diverser Behandlungsstrategien. Folgeverletzungen sind mitunter:
Ursachen
Luxationen passieren meist in der Folge eines Sturzes auf den Arm oder in Folge eines Unfalls. Aber auch Patienten mit einer chronischen Instabilität des Schultergelenks können solche Luxationen ohne ein wesentliches auslösendes Ereignis provozieren. Diesen Patienten gelingt es dabei wiederum oft auch die Schulter wieder eigenständig einzurenken.
Erkennen
Eine Schulterluxation ist meist schon durch die Beschreibung des Unfallhergangs, das Verhalten des Patienten sowie der klinischen Untersuchung gut zu erkennen. Unterstützend erfolgen hierbei auch Röntgenaufnahmen, wobei sich auch bereits knöcherne Verletzungen (z.B. Hill-Sach-Läsion, Oberarmkopf- oder Glenoidfrakturen) erkennen lassen. Um Verletzungen der Weichteile, also Knorpel, Muskulatur, Sehnen oder Gelenkslippe zu erkennen, ist die Durchführung einer Kernspintomografie (MRT) unabdingbar.
Konservative Behandlungsmethoden
Im Vergleich zu degenerativen-chronischen Schultererkrankungen sollten akute Verletzungen der Schulter erst nach durchgeführter Bildgebung und dem Ausschluss von Folgeverletzungen konservativ behandelt werden. Ist dies der Fall, sollte nach einer entsprechenden Ruhigstellung des Schultergelenks (4-7 Tage), eine vorsichtige passive Krankengymnastik begonnen werden. Hierbei werden durch den Physiotherapeuten gezielte Bewegungen durchgeführt. Erst im Verlauf sollte auch eine aktive Bewegung des Schultergelenks erfolgen. Unterstützend kann hierbei eine gezielte Schmerztherapie sein, wie auch die Anwendung von physikalischen Maßnahmen.
Operative Behandlungsmethoden
Wenn Begleitverletzungen nach einer Schulterluxation nachgewiesen worden sind, empfiehlt sich in den meisten Fällen eine rasche operative Versorgung, um Folgeschädigungen (z.B. Gelenksverschleiß, Schulterinstabilität oder auch bleibende Bewegungseinschränkungen) zu vermeiden. Das operative Vorgehen richtet sich hierbei nach der nachgewiesenen Begleitverletzung.
Eine sogenannte Luxation bedeutet ein Auskugeln des Schultergelenks, bzw. des Oberarmkopfes aus der Gelenkspfanne. Hieraus resultiert eine sofortige schmerzhafte Bewegungseinschränkung des Schultergelenks und indirekt auch des betroffenen Armes. Begleitend kann es zu Kribbel- oder Taubheitsgefühlen im Schulter- oder Armbereich kommen. Eine solche Luxation bedingt in den überwiegenden Fällen eine sofortige ärztliche Vorstellung und eine geschlossene Reposition. Hierbei wird in einer Kurznarkose der Arm unter Zug oder Drehbewegungen geführt, um den Oberarmkopf in die Gelenkspfanne zurückzuführen.
Folgen einer solchen Luxation sind mitunter diffus und bedürfen diverser Behandlungsstrategien. Folgeverletzungen sind mitunter:
- Rotatorenmanschettenrupturen
- sog. SLAP-Läsionen (Verletzung der oberen Knorpellippe am oberen Pfannenrand)
- sog. Bankert-Läsionen (Verletzung der unteren Knorpellippe am vorderen Pfannenrand)
- sog. Bankert-Frakturen (Bankert-Läsion mit knöchernem Abbruch der Pfanne)
- sog. Hill-Sachs Delle (Knorpel- oder Knochenschädigung des Oberarmkopfes)
- Oberarmkopf- oder Gelenkspfannenbrüche
Ursachen
Luxationen passieren meist in der Folge eines Sturzes auf den Arm oder in Folge eines Unfalls. Aber auch Patienten mit einer chronischen Instabilität des Schultergelenks können solche Luxationen ohne ein wesentliches auslösendes Ereignis provozieren. Diesen Patienten gelingt es dabei wiederum oft auch die Schulter wieder eigenständig einzurenken.
Erkennen
Eine Schulterluxation ist meist schon durch die Beschreibung des Unfallhergangs, das Verhalten des Patienten sowie der klinischen Untersuchung gut zu erkennen. Unterstützend erfolgen hierbei auch Röntgenaufnahmen, wobei sich auch bereits knöcherne Verletzungen (z.B. Hill-Sach-Läsion, Oberarmkopf- oder Glenoidfrakturen) erkennen lassen. Um Verletzungen der Weichteile, also Knorpel, Muskulatur, Sehnen oder Gelenkslippe zu erkennen, ist die Durchführung einer Kernspintomografie (MRT) unabdingbar.
Konservative Behandlungsmethoden
Im Vergleich zu degenerativen-chronischen Schultererkrankungen sollten akute Verletzungen der Schulter erst nach durchgeführter Bildgebung und dem Ausschluss von Folgeverletzungen konservativ behandelt werden. Ist dies der Fall, sollte nach einer entsprechenden Ruhigstellung des Schultergelenks (4-7 Tage), eine vorsichtige passive Krankengymnastik begonnen werden. Hierbei werden durch den Physiotherapeuten gezielte Bewegungen durchgeführt. Erst im Verlauf sollte auch eine aktive Bewegung des Schultergelenks erfolgen. Unterstützend kann hierbei eine gezielte Schmerztherapie sein, wie auch die Anwendung von physikalischen Maßnahmen.
Operative Behandlungsmethoden
Wenn Begleitverletzungen nach einer Schulterluxation nachgewiesen worden sind, empfiehlt sich in den meisten Fällen eine rasche operative Versorgung, um Folgeschädigungen (z.B. Gelenksverschleiß, Schulterinstabilität oder auch bleibende Bewegungseinschränkungen) zu vermeiden. Das operative Vorgehen richtet sich hierbei nach der nachgewiesenen Begleitverletzung.
Einriss der Rotatorenmanschette
Erklärung und Symptome
Gerade beim Impingement-Syndrom führt die Enge unterhalb des Schulterdachs zu einer zunehmenden Schädigung insbesondere des M. supraspinatus. Daraus resultiert wiederum eine Zunahme des Oberarmkopfhochstands, was die Enge zusätzlich fördert. Andererseits sind es akute Verletzungen, die die Muskulatur und Sehnenansätze reißen lassen. Hierbei gibt es dann auch einen erinnerlichen Unfallmechanismus, z.B. einen Sturz auf die Schulter, den Arm oder beim Sport ein Griff in den Wurfarm. Nach dem Unfall bestehen zum einen starke Schmerzen, aber auch meist eine sofortige Bewegungseinschränkung der Schulter mit Verlust der Muskelfunktion.
Erkennen
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen oder akut aufgetreten sind und sich nicht von alleine verringern, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Es gibt verschiedene Untersuchungsmethoden, um den Verdacht einer Rotatorenmanschettenruptur zu bestätigen. Mitunter werden auch sogenannte bildgebende Verfahren angewandt, wie Röntgen, Kernspintomografie (MRT), oder Ultraschall. Die Bildgebung hilft uns, die Diagnose zu bestätigen, aber auch etwaige Begleitschädigungen wie Muskel-, Sehnen- oder Knorpelschädigungen im Vorfeld zu erkennen.
Konservative Behandlungsmethoden
Neben einer operativen Versorgung sind häufig auch konservative Therapieoptionen möglich. Es empfiehlt sich, diese nicht einzeln, sondern in Kombination durchzuführen, um einen bestmöglichsten und langanhaltenden Effekt zu erzielen. Eine Übersicht finden Sie weiter unten auf dieser Seite.
Operative Behandlungsmethoden
Auch wenn vor einer Operation konservative Maßnahmen durchgeführt werden können und diese mitunter auch sinnvoll sind, können diese nicht das ursächliche Problem beseitigen. Wenn also Ihre Beschwerden nach intensivierter konservativer Therapie nicht abklingen oder eine schnelle Verschlechterung auftritt, empfiehlt sich eine operative Versorgung der Rotatorenmanschetten-Ruptur sowie der eventuellen Begleiterscheinungen.
Bei einer Verletzung der Muskelstrukturen können plötzlich starke einschießende Schmerzen im Schulterbereich auftreten, verbunden mit einem Verlust der Muskelfunktion. Diese kann anfangs zudem auch schmerzhaft eingeschränkt sein. Sollte sich aber im Verlauf eine deutliche, im Seitenvergleich bestehende, Muskelfehlfunktion darstellen, also z.B. abnehmende Kraft, sollte eine Verletzung der Rotatorenmanschette konsequent ausgeschlossen werden.
Ursachen
Viele Defekte der Rotatorenmanschette liegen einer sogenannten degenerativen, also chronischen Ursache, zu Grunde. Das bedeutet, dass im Verlauf die Muskulatur und die Sehnenansätze stetig geschädigt werden, bis die Schädigung zu einem vollständigen Defekt führen. Diese sind z.B.
Ursachen
Viele Defekte der Rotatorenmanschette liegen einer sogenannten degenerativen, also chronischen Ursache, zu Grunde. Das bedeutet, dass im Verlauf die Muskulatur und die Sehnenansätze stetig geschädigt werden, bis die Schädigung zu einem vollständigen Defekt führen. Diese sind z.B.
- Schulter-Impingement Syndrom
- chronische Schultergelenks-Instabilität
- wiederkehrende Schultergelenks-Luxationen
Gerade beim Impingement-Syndrom führt die Enge unterhalb des Schulterdachs zu einer zunehmenden Schädigung insbesondere des M. supraspinatus. Daraus resultiert wiederum eine Zunahme des Oberarmkopfhochstands, was die Enge zusätzlich fördert. Andererseits sind es akute Verletzungen, die die Muskulatur und Sehnenansätze reißen lassen. Hierbei gibt es dann auch einen erinnerlichen Unfallmechanismus, z.B. einen Sturz auf die Schulter, den Arm oder beim Sport ein Griff in den Wurfarm. Nach dem Unfall bestehen zum einen starke Schmerzen, aber auch meist eine sofortige Bewegungseinschränkung der Schulter mit Verlust der Muskelfunktion.
Erkennen
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen oder akut aufgetreten sind und sich nicht von alleine verringern, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Es gibt verschiedene Untersuchungsmethoden, um den Verdacht einer Rotatorenmanschettenruptur zu bestätigen. Mitunter werden auch sogenannte bildgebende Verfahren angewandt, wie Röntgen, Kernspintomografie (MRT), oder Ultraschall. Die Bildgebung hilft uns, die Diagnose zu bestätigen, aber auch etwaige Begleitschädigungen wie Muskel-, Sehnen- oder Knorpelschädigungen im Vorfeld zu erkennen.
Konservative Behandlungsmethoden
Neben einer operativen Versorgung sind häufig auch konservative Therapieoptionen möglich. Es empfiehlt sich, diese nicht einzeln, sondern in Kombination durchzuführen, um einen bestmöglichsten und langanhaltenden Effekt zu erzielen. Eine Übersicht finden Sie weiter unten auf dieser Seite.
Operative Behandlungsmethoden
Auch wenn vor einer Operation konservative Maßnahmen durchgeführt werden können und diese mitunter auch sinnvoll sind, können diese nicht das ursächliche Problem beseitigen. Wenn also Ihre Beschwerden nach intensivierter konservativer Therapie nicht abklingen oder eine schnelle Verschlechterung auftritt, empfiehlt sich eine operative Versorgung der Rotatorenmanschetten-Ruptur sowie der eventuellen Begleiterscheinungen.
Schulter-Impingement-Syndrom
Erklärung und Symptome
Dieses sogenannte Schulter-Engpass oder Schulter-Enge Syndrom kann mit sehr starken Schmerzen im Schultergelenk verbunden sein, welche auch in den Oberarm oder den Nacken-Brustbereich ausstrahlen können. Dies wird bei bestimmten Bewegungen, zum Beispiel bei Abspreizung des Arms, Überkopfarbeiten oder abrupten Bewegungen verstärkt, so dass der Oberarmkopf an das Schulterdach anschlägt (engl. Impingement = Zusammenstoß). Es sind aber auch Schmerzen in der Nacht und im Ruhezustand möglich, sodass das Liegen auf der betroffenen Seite oft nicht mehr möglich ist.
Ursachen
Durch dieses Zusammenstoßen oder Anschlagen des Oberarmkopfes an das Schulterdach kommt es zu einer vermehrten Reizung der Sehnen sowie der Schleimbeutel. Dies verstärkt auf Dauer die Schmerzen und führt gleichzeitig zu einer fortschreitenden Schädigung insbesondere der Sehnen, die im Verlauf in ihrer Struktur geschädigt werden und reißen können. Das wiederum fördert die Schmerzen und die Bewegungseinschränkung. Folge kann hierbei auch ein „Einfrieren“, bzw. „Einsteifen“ des Schultergelenks sein, bedingt durch eine massive Verklebung und Verkleinerung der Gelenkskapsel (sog. Frozen-Shoulder Syndrom). Dabei kommt es auch zu einem hochstehenden Oberarmkopf, da die geschädigte Muskulatur und die Kapsel diesen in seiner Position nicht mehr halten können. Das wiederum verstärkt auch das Anschlagen des Kopfes an das Schulterdach. Patienten, die beruflich viele Überkopfarbeiten durchführen müssen, oder Sportler mit Überkopfbewegungen sind verstärkt betroffen. Dennoch leiden insgesamt ca. 10% der Bevölkerung an einem Schulter-Engpass Syndrom.
Erkennen
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen und sich nicht von alleine verringern, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Es gibt verschiedene Untersuchungsmethoden um den Verdacht eines Impingement-Syndroms zu bestätigen. Mitunter werden auch sogenannte bildgebende Verfahren angewandt, wie Röntgen, Kernspintomografie (MRT) oder Ultraschall. Die Bildgebung hilft, die Diagnose zu bestätigen und etwaige Begleitschädigungen wie Muskel-, Sehnen- oder Knorpelschädigungen im Vorfeld zu erkennen.
Konservative Behandlungsmethoden
Neben einer operativen Versorgung sind häufig auch konservative Therapieoptionen möglich. Es empfiehlt sich, diese nicht einzeln, sondern in Kombination durchzuführen, um einen bestmöglichsten und langanhaltenden Effekt zu erzielen. Eine Übersicht finden Sie weiter unten auf dieser Seite.
Operative Behandlungsmethoden
Auch wenn vor einer Operation konservative Maßnahmen durchgeführt werden, können viele nicht das ursächliche Problem beseitigen. Insbesondere bei starken mechanischen Einschränkungen, bei z.B. starkem Oberarmkopfhochstand oder auch bestehenden Muskel-/Sehneneinrissen, können die begleitenden Symptome nicht gelindert werden. Mitunter kommt es aber im Verlauf zu einer Zunahme der Beschwerden. In solchen Fällen kann durch eine Operation das ursächliche Problem besser behandelt werden. Wenn sich also Ihre Beschwerden nach intensivierter konservativer Therapie nicht bessern oder eine schnelle Verschlechterung auftritt, empfiehlt sich eine operative Versorgung des Impingement-Syndroms und der eventuellen Begleiterscheinungen.
Auch wenn vor einer Operation konservative Maßnahmen durchgeführt werden, können viele nicht das ursächliche Problem beseitigen. Insbesondere bei starken mechanischen Einschränkungen, bei z.B. starkem Oberarmkopfhochstand oder auch bestehenden Muskel-/Sehneneinrissen, können die begleitenden Symptome nicht gelindert werden. Mitunter kommt es aber im Verlauf zu einer Zunahme der Beschwerden. In solchen Fällen kann durch eine Operation das ursächliche Problem besser behandelt werden. Wenn sich also Ihre Beschwerden nach intensivierter konservativer Therapie nicht bessern oder eine schnelle Verschlechterung auftritt, empfiehlt sich eine operative Versorgung des Impingement-Syndroms und der eventuellen Begleiterscheinungen.
Schultereckgelenksarthrose
Erklärung und Symptome
Beim sogenannten Verschleiß des Schultereckgelenks besteht ein Abrieb, bzw. eine nicht wiederherstellbare Zerstörung der Gelenksflächen zwischen Schlüsselbein und Schulterdach bzw. Schulterhöhe. Im Verlauf bedeutet das, dass Knochen auf Knochen reibt. Dies führt zu einer immer wiederkehrenden Entzündungsreaktion und dadurch zu Schmerzen. Ähnlich wie beim Schulter-Impingement-Syndrom sind starke Schmerzen, insbesondere im vorderen Schulterbereich, aber auch zum Teil ausstrahlende Schmerzen in den Oberarm oder den Nacken möglich. Diese sind oft bewegungsabhängig und werden durch Belastung verstärkt. Oft kommt es im Verlauf durch die Schmerzen zu einer starken Einschränkung der Bewegungen, das Liegen auf der betroffenen Seite ist zudem auch sehr schmerzhaft.Ursachen
Überwiegend sind es chronische Belastungen, wie z.B. Überkopfarbeiten, Überkopfwurfsportarten (z.B. Handball, Football), stärkere körperliche/sportliche Belastungen des Schultergelenks (z.B. Kraftsport) oder zurückliegende Unfälle, mit einem Sturz auf das Schultereckgelenk und einer daraus resultierenden Schultereckgelenkszerrung o. -sprengung (sog. Tossy- o. Rockwood-Verletzung).
Erkennen
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen und sich nicht von alleine verringern, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Es gibt verschiedene Untersuchungsmethoden, um den Verdacht einer Schultereckgelenks-Arthrose zu bestätigen. Mitunter werden auch sogenannte bildgebende Verfahren angewandt, wie Röntgen, Kernspintomografie (MRT) oder Ultraschall. Die Bildgebung hilft uns, die Diagnose zu bestätigen und etwaige Begleitschädigungen wie Muskel-, Sehnen- oder Knorpelschädigungen im Vorfeld zu erkennen.
Konservative Behandlungsmethoden
Neben einer operativen Versorgung sind häufig auch konservative Therapieoptionen möglich. Es empfiehlt sich, diese nicht einzeln, sondern in Kombination durchzuführen, um einen bestmöglichsten und langanhaltenden Effekt zu erzielen. Eine Übersicht finden Sie weiter unten auf dieser Seite.
Operative Behandlungsmethoden
Auch wenn vor einer Operation konservative Maßnahmen durchgeführt werden sollten und diese auch sinnvoll sind, können diese nicht das ursächliche Problem beseitigen. Wenn Ihre Beschwerden nach intensivierter konservativer Therapie nicht abklingen oder eine schnelle Verschlechterung auftritt, empfiehlt sich eine operative Versorgung der Schultereckgelenksarthrose sowie der eventuellen Begleiterscheinungen.
Schulterarthrose
Erklärung und Symptome
Beim sogenannten Verschleiß des Schultergelenks besteht ein chronischer Aufbrauch der Knorpelüberzüge, bzw. eine nicht wiederherstellbare Zerstörung der Gelenksflächen zwischen Oberarmkopf und Gelenkspfanne. Im Verlauf bedeutet das, dass Knochen auf Knochen reibt. Im Verlauf kommt es zu einer Entrundung des Oberarmkopfes sowie einer Abflachung der Gelenkspfanne, die wiederum in einer bleibenden Bewegungseinschränkung der Schulter resultiert. Dies führt zu einer immer wiederkehrenden Entzündungsreaktion und dadurch zu Schmerzen. Ähnlich wie beim Schulter-Impingement-Syndrom sind starke Schmerzen, insbesondere im vorderen Schulterbereich, aber auch ausstrahlende Schmerzen in den Oberarm oder den Nacken möglich. Diese sind oft bewegungsabhängig und werden durch Belastung verstärkt. Oft kommt es im Verlauf durch die Schmerzen zu einer starken Einschränkung der Bewegungen, das Liegen auf der betroffenen Seite ist zudem auch sehr schmerzhaft. Begleitend sind Schwellung, Überwärmung und Rötung des Gelenkes möglich.
Ursachen
Man unterscheidet generell zwei Formen der Schulterarthrose. Zum einen die primäre Form, hier ist die Ursache unklar. Sie tritt im höheren Lebensalter auf, ohne dass besondere ursächliche Faktoren erinnerlich sind. Es wird z.B. eine familiäre Veranlagung vermutet. Klar ist aber, dass das Gleichgewicht aus Knorpelauf und -abbau zu Gunsten des Abbaus umschlägt. Bei der sekundären Arthrose sind eher Verletzungen der Schulter oder gewisse Grunderkrankungen die Ursache. Ursächliche Verletzungen der Schulter sind z.B. Brüche des Oberarmkopfes, wiederkehrende Schulterluxationen, Verletzungen der Rotatorenmanschette oder eine chronische Instabilität des Schultergelenks. Grunderkrankungen wie z.B. Rheuma oder Gicht können im Verlauf ebenfalls die Gelenksflächen zerstören und eine Arthrose begünstigen.
Erkennen
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen und sich nicht von alleine verringern, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Es gibt verschiedene Untersuchungsmethoden, um den Verdacht einer Schulterarthrose zu bestätigen. Zudem werden auch sogenannte bildgebende Verfahren angewandt, wie Röntgen, Kernspintomografie (MRT), Computertomografie (CT) oder Ultraschall. Die Bildgebung hilft uns, unsere Diagnose zu bestätigen, zum anderen aber auch etwaige Begleitschädigungen wie Muskel- oder Sehnenschädigungen im Vorfeld zu erkennen.
Konservative Behandlungsmethoden
Neben einer operativen Versorgung sind häufig auch konservative Therapieoptionen möglich. Es empfiehlt sich, diese nicht einzeln, sondern in Kombination durchzuführen, um einen bestmöglichsten und langanhaltenden Effekt zu erzielen. Eine Übersicht finden Sie weiter unten auf dieser Seite.
Operative Behandlungsmethoden
Auch wenn vor einer Operation konservative Maßnahmen durchgeführt werden können und diese mitunter auch sinnvoll sind, können diese nicht das ursächliche Problem beseitigen. Wenn sich also Ihre Beschwerden nach intensivierter konservativer Therapie nicht bessern oder eine schnelle Verschlechterung auftritt, empfiehlt sich eine operative Versorgung der Schulterarthrose.
Schultersteife
Erklärung und Symptome
Eine Schultersteife oder auch sog. Frozen-Shoulder bedeutet eine zunehmende Bewegungseinschränkung des Schultergelenks, bis hin zu einer vollständigen Einsteifung. Man unterscheidet eine primäre und eine sekundäre Form. Die primäre Form unterteilt sich in drei Stadien:- Initialstadium
- Einsteifungsstadium
- Lösungsstadium
Im Initialstadium kommt es reaktiv zunächst zu einer verstärkten Schleimbeutelentzündung, mit im Verlauf bestehender Kapselentzündung, die auch verkleben kann. Im Vordergrund stehen starke bewegungsabhängige Schmerzen sowie Ruheschmerzen ohne zunächst wesentliche Bewegungseinschränkungen. Während des Einsteifungsstadiums lässt der Schmerz nach, die Bewegungseinschränkungen nehmen aber stark zu, mitunter bis zu einer vollständigen Aufhebung der Beweglichkeit. Im Lösungsstadium bilden sich die entzündlichen Veränderungen allmählich zurück und die Beweglichkeit verbessert sich. Es kann sogar die fast volle Beweglichkeit wiedererlangt werden.
Allerdings kann der Krankheitsverlauf vom Initial- bis zum Lösungsstadium zwischen ein bis vier Jahre dauern. Oft fällt den Patienten zunächst an Kleinigkeiten im Alltag auf, dass die Beweglichkeit des Schultergelenks nachlässt. Dabei ist zum Beispiel das Föhnen oder Kämmen der Haare, das Anziehen, das Erreichen von Gegenständen von hohen Regalen erschwert.
Ursachen
Die Gründe für eine Schultersteife sind sehr unterschiedlich und zum Teil auch noch nicht endgültig erforscht. Man unterscheidet eine primäre und eine sekundäre Form. Ursachen der primären Form sind nicht bekannt. Mögliche Ursachen für eine sekundäre Form können sein:
- langanhaltende Immobilität nach Verletzungen oder Operationen am Schultergelenk
- verkalkende Schleimbeutelentzündungen
- Impingement Syndrom
- Rotatorenmanschettenrupturen
- Gelenksverschleiß
- Störungen des Zellstoffwechsels
Oft bestehen bei der sekundären Form auch begleitende Faktoren wie z.B. eine Zuckererkankung (Diabetes), Schilddrüsenüber oder -unterfunktion sowie erhöhte Blutfette (Hypercholesterinämie).
Erkennen
Wenn bei Ihnen längere Zeit solche Beschwerden vorliegen oder akut aufgetreten sind und sich nicht von alleine verringern, empfehlen wir den Besuch eines Orthopäden oder die Vorstellung in unserer Ambulanz. Es gibt verschiedene Untersuchungsmethoden um den Verdacht einer Schultersteife zu bestätigen. Mitunter werden auch sogenannte bildgebende Verfahren angewandt, wie Röntgen, Kernspintomografie (MRT) oder Ultraschall. Die Bildgebung hilft uns, eine Diagnose zu bestätigen und etwaige Begleitschädigungen wie Muskel-, Sehnen- oder Knorpelschädigungen im Vorfeld zu erkennen.
Konservative Behandlungsmethoden
Neben einer operativen Versorgung sind häufig auch konservative Therapieoptionen möglich. Es empfiehlt sich, diese nicht einzeln, sondern in Kombination durchzuführen, um einen bestmöglichsten und langanhaltenden Effekt zu erzielen. Eine Übersicht finden Sie weiter unten auf dieser Seite.
Operative Behandlungsmethoden
Auch wenn vor einer Operation konservative Maßnahmen durchgeführt werden können und diese mitunter auch sinnvoll sind, können diese mitunter nicht das ursächliche Problem beseitigen. Wenn also Ihre Beschwerden nach intensivierter konservativer Therapie nicht besser werden oder eine schnelle Verschlechterung auftritt, empfiehlt sich eine operative Versorgung der Schultersteife sowie der eventuellen Begleiterscheinungen.
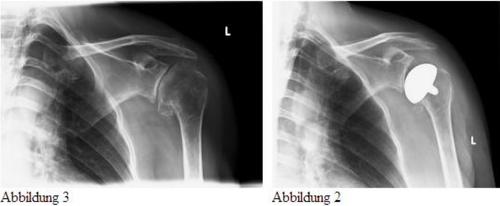
Schulterprothese
Bei fortgeschrittenem, bewegungsschmerzhaftem Verschleißleiden im Schultergelenk (Abb.3) kann eine Schulterprothese helfen.
Abhängig von der knöchernen Beschaffenheit der Gelenkpartner und der das Schultergelenk umgebenden Muskelmanschette ist häufig eine Überkleidung des Oberarmkopfes (Abb. 2) mit einem Implantat (Cup) ausreichend.
Abläufe einer Schultergelenks-Arthroskopie / Schulter-Spiegelung
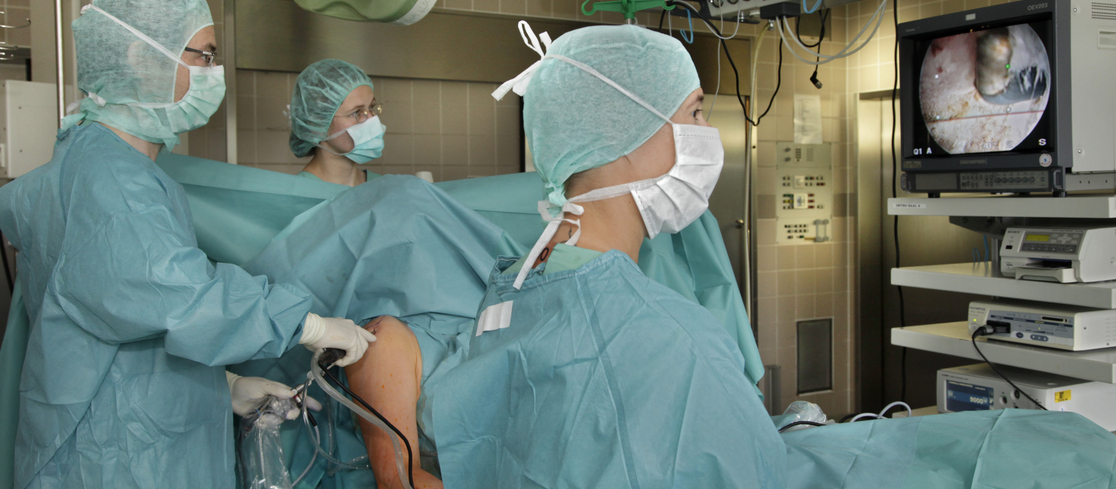
Die Versorgung der Schultergelenksschäden sollte unter den bestmöglichsten Bedingungen stattfinden. Was ist dahingehend zu beachten oder zu tun?
Die Haut sollte im Bereich des Operationsgebietes tadellos sein. Ferner muss aber auch die gesamte Oberfläche des Beines intakt sein. Chronische Geschwüre an der Schulter oder den Armen oder starke Pilzbesiedlungen der Fingernägel sollten nicht vorliegen.
Wenn Sie blutverdünnende Medikamente einnehmen sollten diese pausiert werden. Dahingehend sollten Sie Rücksprache mit Ihrem Hausarzt oder Kardiologen halten. Die Blutverdünner sind dann bestenfalls 7-10 Tage vor der Operation abzusetzen und gegen eine Thrombosespritze zu tauschen. Eine Ausnahme bildet das ASS (Aspirin). Hierunter kann eine Operation stattfinden.
Für den Fall, dass Sie Cortison-Präparate einnehmen, sollten diese bestenfalls über den Zeitraum der Operation sowie der Nachbehandlung pausiert werden. Die Einnahme von Cortison während der Operation kann zu Wundheilungsstörungen führen. Ein paar Tage vor dem geplanten Aufnahmetermin erfolgen in unserer Ambulanz die notwendigen Vorbereitungen. Hierbei findet zum einen eine chirurgische und anästhesiologische Aufklärung statt. Ferner findet eine Blutentnahme statt sowie gegeben falls noch zusätzliche Untersuchungen (EKG, Röntgen). Diese Vorbereitungen starten ab 12:00 Uhr und können alles in allem 2-3 Stunden in Anspruch nehmen.
Nach Abschluss aller Vorbereitungen werden Sie zu dem von Ihnen gewünschten Termin im ambulanten Operationszentrum (AOZ) um 07:00 Uhr aufgenommen.
In der Zeit von 07:00 - 07:45 Uhr besucht Sie der Operateur, bespricht noch einmal kurz den Eingriff und markiert den zu operierenden Bereich. Ihre genaue Position können Sie durch die Krankenschwestern erfahren.
Die Mitarbeiter des AOZ werden Sie dann über den Start Ihrer Operation informieren und Sie in den Operationstrakt bringen.
Dort angekommen werden Sie von den Narkoseärzten in Empfang genommen und weiter betreut. Hiernach erfolgt die Lagerung auf dem OP-Tisch.
Es erfolgt zunächst eine Narkoseuntersuchung des Schultergelenks. Das ist insbesondere wichtig um das passive Bewegungsausmaß besser zu beurteilen. Bei einer Einsteifung der Schulter (Frozen-Shoulder) ist es hier zudem manchmal notwendig die Kapsel durch passive Überdehnungsbewegungen zu zerreißen und damit das Bewegungsausmaß auf ein gesundes Maß zu erweitern.
Nach durchgeführter Hautwaschung und steriler Abdeckung erfolgt ein kleiner Hautschnitt im Bereich des hinteren äußeren Schultergelenks durch den die Kamera in das Schultergelenk eingebracht wird.
Es erfolgt der 1. Abschnitt der OP - die diagnostische Phase:
Hierbei wird eine Bestandsaufnahme aller Schultergelenksbereiche durchgeführt und Fotodokumentiert. Das dient dazu den Schaden des Schultergelenks zu erkennen und die anstehende Therapie besser einzuschätzen.
Hiernach erfolgt der 2. Abschnitt der OP - die therapeutische Phase:
In Abhängigkeit der Schädigungen erfolgt ggf. bereits jetzt die Anlage eines sogenannten zweiten Zugangs, diesmal von vorne oder seitlich. Ebenfalls auf Höhe des Schultergelenks. Durch diesen lassen sich dann die notwendigen Instrumente, wie Tasthaken, Greif- und Kneifzangen, Shaver oder Brenninstrumente sowie Befestigungsinstrumente in das Gelenk einbringen.
Dies ist zum Beispiel bei Verletzungen der Gelenkslippe oder der Rotatorenmanschette, bei freien Gelenkskörpern im Schultergelenk, stark veränderten Schleimhäuten, Knorpelschäden sowie im Rahmen von Gelenksinfektionen notwendig.
Einriss der Rotatorenmanschette:
Im Rahmen der Inspektion des Schultergelenks werden die Muskeln und Sehnenansätze der sogenannten Rotatorenmanschette beurteilt. Hierbei kann genau nachgewiesen werden ob komplette Einrisse oder nur Teileinrisse der Muskulatur, bzw. der Sehnenansätze bestehen. Bei Teileinrissen werden in der Regel keine operativen Maßnahmen durchgeführt, da ein Selbstheilungspotential besteht.
Bei kompletten Rissen kommt es dabei wiederum auf das Alter der Schädigung an:
Frische Einrisse werden genäht. Das bedeutet, dass der abgerissene Sehnenansatz an die eigentliche Ansatzstelle am Knochen gezogen und dort mittels Ankernähten oder Fixationsschrauben am Knochen wieder befestigt wird. Gegebenen falls muss bei unübersichtlichen Verhältnissen die Übernähung offen, das heißt über einen kleinen Hautschnitt, erfolgen.
Alte Einrisse sind mitunter schwierig zu nähen, da die gerissenen Sehnen- und Muskelanteile im Verlauf der Zeit verfetten und die Muskeln sich durch ihre Eigenspannung zurückziehen und somit auch an Länge verlieren. Daher reißen die Nähte oft wieder aus. In solchen Fällen ist dann leider keine Reparatur möglich.
Verletzungen der Gelenkslippe:
Im Rahmen der Inspektion des Schultergelenks werden auch die Gelenkspfanne und die umgebende Gelenkslippe sowie der Knorpel genau beurteilt. Bei Einrissen der Gelenkslippe können die abgerissenen Anteile wieder vernäht oder mittels Ankernähten und Fixationsschrauben am Knochen wieder befestigt werden.
Frozen-Shoulder:
Liegt eine Einsteifung des Gelenkes vor, ist durch die Narkosemobilisation der erste Schritt zur Genesung erfolgt. Im weiteren Verlauf werden die verklebten Schleimhaut- und Kapselbereiche entfernt. Ferner erfolgt eine ausgiebige Inspektion ob Begleitverletzungen sichtbar sind. Diese werden dann auch sofort mitbehandelt.
Schulter-Enge-Syndrom:
Bei einem Schulter-Enge Syndrom ist es das Ziel zwischen dem Schulterdach und dem Oberarmkopf den Abstand zu vergrößern. Diesbezüglich erfolgt eine sogenannte subacromiale Dekompression (kurz SAD).
Hierbei wird über den bereits am hinteren Schultergelenk befindlichen Zugang die Kamera in den sogenannten subacromialen Raum eingeführt. Da hier meistens eine ausgeprägte Schleimhautentzündung vorliegt wird diese zunächst großzügig entfernt, bis die anatomischen Strukturen und das Schulterdach einsehbar sind. Dafür wird am Schultereck von der Seite ein weiterer Zugang gelegt, durch den ein Brenninstrument eingebracht werden kann, welches die entzündeten Schleimhäute verödet. Wenn dann das knöcherne Schulterdach sichtbar ist wird mit einer Knochenfräse der überstehende Knochenanteil, insbesondere nach vorne hin, reduziert.
Dies erfolgt solange bis der Abstand zwischen Schulterdach und Oberarmkopf wieder ausreichend ist. Abschließend erfolgt eine Beurteilung des Schultereckgelenks in Bezug auf den Grad des Verschleißes und der Beweglichkeit. Falls hier ein altersentsprechender Befund vorliegt wird eine Drainage in den hinteren Zugang gelegt und die Wunden mit einer Hautnaht verschlossen.
Schultereckgelenks-Arthrose:
Sollte sich im Rahmen der Inspektion des Schultereckgelenks ein starker Verschleiß oder auch eingeschränkte Eigenbeweglichkeit zeigen, können die Schultereckgelenksflächen mit der Knochenfräse entfernt werden.
Hierbei wird meist auf Höhe des Schultereckgelenks ein vorderer Zugang angelegt, durch den die Knochenfräse oder auch das Brenninstrumentarium eingebracht werden kann. Die verschlissenen Gelenksflächen des Schulterdachs und des Schlüsselbeins werden dann sparsam entfernt, das heißt abgeschliffen, so dass das schmerzhafte Reiben der zerstörten Gelenksflächen aufhört. Gegebenenfalls muss bei unübersichtlichen Verhältnissen die Entfernung offen, also über einen kleinen Hautschnitt erfolgen. Abschließend erfolgt die Anlage einer Drainage in den hinteren Zugang gelegt und die Wunden werden mit einer Hautnaht verschlossen.
Subacromiale Dekompression, Frozen-Shoulder und Schultereckgelenks-Resektion:
Nach durchgeführter Arthroskopie ist eine zeitnahe schmerzadaptierte Mobilisation möglich. In Abhängigkeit der Füllmenge der Drainage ist eine Entfernung dieser am nächsten Tag möglich. Bei noch starker Förderung empfehlen wir diese zu belassen. Aber spätesten am zweiten postoperativen Tag findet die Entfernung statt. Durch die Kollegen der Anästhesie wird der Schmerzkatheter kontrolliert und im Verlauf reduziert und gezogen. Am ersten Tag nach der Operation erfolgt eine passive Mobilisation des Schultergelenks durch die Physiotherapeuten sowie der Beginn einer Mobilisation auf der Motor-Bewegungsschiene (2x/Tag). Diese wird bis zur Entlassung fortgeführt.
Wenn es Ihre Beschwerden zulassen und die Wunden reizlos und abgeschwollen sind besteht die Möglichkeit einer Entlassung am 3. oder 4. Tag nach der Operation.
Die weitere ambulante Nachbehandlung erfolgt durch den Orthopäden oder den Hausarzt.
Prinzipiell besteht bei jedem Patienten ein individueller Heilungsverlauf. Das bedeutet, dass die Heilungserfolge und die Zeitspanne bis zur schmerzfreien Vollmobilisation von Ihrer Therapie und Ihrem Befinden abhängen. Entscheidend ist auch eine konsequente ambulante Nachbehandlung durch Krankengymnastik und ggf. physikalischer Therapie und Schmerzmittel-Einnahme.
Stellen Sie sich aber auf eine generelle Genesungszeit von bis zu 6-12 Wochen ein.
Rotatorenmanschetten-Naht, Gelenkslippen-Naht:
Nach Abschluss der Operation erfolgt bei einer Rotatorenmanschetten-Naht die Anlage einer sogenannten Abduktions-Schiene (PSA-Weste), bei einer Naht der Gelenkslippen eine Innenrotationsschiene (PSI-Weste), die Ihnen nur ein gewisses Bewegungsausmaß erlaubt. Die Schiene sollte Tag und Nacht getragen werden.
In Abhängigkeit der Füllmenge der Drainage ist eine Entfernung dieser am nächsten Tag möglich. Bei noch starker Förderung empfehlen wir diese zu belassen. Aber spätesten am zweiten postoperativen Tag findet die Entfernung statt. Durch die Kollegen der Anästhesie wird der Schmerzkatheter kontrolliert und im Verlauf reduziert und gezogen.
Am ersten Tag nach der Operation erfolgen eine passive Mobilisation des Schultergelenks durch die Physiotherapeuten sowie der Beginn einer Mobilisation auf der Motor-Bewegungsschiene (2x/Tag). Diese wird bis zur Entlassung fortgeführt. Für die ersten drei Wochen besteht eine Limitierung der Abspreizung und Anhebung des Arms nach vorne auf 60° sowie einer Außenrotation auf 10°. Bei einer Naht der Gelenkslippe ohne Außenrotation.
Wenn es Ihre Beschwerden zulassen und die Wunden reizlos und abgeschwollen sind, besteht die Möglichkeit einer Entlassung am 3. oder 4. Tag nach der Operation. Die weitere ambulante Nachbehandlung erfolgt durch den Orthopäden oder den Hausarzt.
Nach Ablauf von 3 Wochen besteht eine Limitierung der passiven Abspreizung und Anhebung des Arms nach vorne auf 90° sowie einer Außenrotation auf 20°. Bei einer Naht der Gelenkslippe weiterhin auch ohne Außenrotation. Durch die Physiotherapie kann dabei die Mobilisation aktiv assistiert erweitert werden.
Insgesamt 6 Wochen nach der Operation ist eine Vorstellung in unserer Sprechstunde möglich. Bei gutem Heilungsverlauf kann dann die Limitierung aufgehoben werden. Die Schiene kann nun noch unterstützend getragen und über 1-2 Wochen abtrainiert werden. Nun besteht auch die Möglichkeit einer ambulanten Reha Maßnahme mit Muskelaufbau sowie dosierter aktiver und passiver Physiotherapie.
Die Thrombose-Prophylaxe sollte zudem auch bis zur Mobilisation ohne Schiene fortgeführt werden.
Stellen Sie sich auf eine generelle Genesungszeit von bis zu 12 Wochen ein.
Hinweis:
Sollte es nach der Operation im Verlauf wieder zu zunehmenden Schmerzen kommen oder es nach der Operation zu einer Rötung, Schwellung oder Überwärmung des Schultergelenks kommen, empfehlen wir eine zeitnahe Vorstellung bei Ihrem behandelnden Arzt oder in unserer Sprechstunde.
Sprechstundentermine vereinbaren Sie hierzu unter der Telefonnummer 02365-90 2501.
Nach durchgeführter Arthroskopie ist eine zeitnahe schmerzadaptierte Mobilisation möglich. In Abhängigkeit der Füllmenge der Drainage ist eine Entfernung dieser am nächsten Tag möglich. Bei noch starker Förderung empfehlen wir diese zu belassen. Aber spätesten am zweiten postoperativen Tag findet die Entfernung statt. Durch die Kollegen der Anästhesie wird der Schmerzkatheter kontrolliert und im Verlauf reduziert und gezogen. Am ersten Tag nach der Operation erfolgt eine passive Mobilisation des Schultergelenks durch die Physiotherapeuten sowie der Beginn einer Mobilisation auf der Motor-Bewegungsschiene (2x/Tag). Diese wird bis zur Entlassung fortgeführt.
Wenn es Ihre Beschwerden zulassen und die Wunden reizlos und abgeschwollen sind besteht die Möglichkeit einer Entlassung am 3. oder 4. Tag nach der Operation.
Die weitere ambulante Nachbehandlung erfolgt durch den Orthopäden oder den Hausarzt.
Prinzipiell besteht bei jedem Patienten ein individueller Heilungsverlauf. Das bedeutet, dass die Heilungserfolge und die Zeitspanne bis zur schmerzfreien Vollmobilisation von Ihrer Therapie und Ihrem Befinden abhängen. Entscheidend ist auch eine konsequente ambulante Nachbehandlung durch Krankengymnastik und ggf. physikalischer Therapie und Schmerzmittel-Einnahme.
Stellen Sie sich aber auf eine generelle Genesungszeit von bis zu 6-12 Wochen ein.
Rotatorenmanschetten-Naht, Gelenkslippen-Naht:
Nach Abschluss der Operation erfolgt bei einer Rotatorenmanschetten-Naht die Anlage einer sogenannten Abduktions-Schiene (PSA-Weste), bei einer Naht der Gelenkslippen eine Innenrotationsschiene (PSI-Weste), die Ihnen nur ein gewisses Bewegungsausmaß erlaubt. Die Schiene sollte Tag und Nacht getragen werden.
In Abhängigkeit der Füllmenge der Drainage ist eine Entfernung dieser am nächsten Tag möglich. Bei noch starker Förderung empfehlen wir diese zu belassen. Aber spätesten am zweiten postoperativen Tag findet die Entfernung statt. Durch die Kollegen der Anästhesie wird der Schmerzkatheter kontrolliert und im Verlauf reduziert und gezogen.
Am ersten Tag nach der Operation erfolgen eine passive Mobilisation des Schultergelenks durch die Physiotherapeuten sowie der Beginn einer Mobilisation auf der Motor-Bewegungsschiene (2x/Tag). Diese wird bis zur Entlassung fortgeführt. Für die ersten drei Wochen besteht eine Limitierung der Abspreizung und Anhebung des Arms nach vorne auf 60° sowie einer Außenrotation auf 10°. Bei einer Naht der Gelenkslippe ohne Außenrotation.
Wenn es Ihre Beschwerden zulassen und die Wunden reizlos und abgeschwollen sind, besteht die Möglichkeit einer Entlassung am 3. oder 4. Tag nach der Operation. Die weitere ambulante Nachbehandlung erfolgt durch den Orthopäden oder den Hausarzt.
Nach Ablauf von 3 Wochen besteht eine Limitierung der passiven Abspreizung und Anhebung des Arms nach vorne auf 90° sowie einer Außenrotation auf 20°. Bei einer Naht der Gelenkslippe weiterhin auch ohne Außenrotation. Durch die Physiotherapie kann dabei die Mobilisation aktiv assistiert erweitert werden.
Insgesamt 6 Wochen nach der Operation ist eine Vorstellung in unserer Sprechstunde möglich. Bei gutem Heilungsverlauf kann dann die Limitierung aufgehoben werden. Die Schiene kann nun noch unterstützend getragen und über 1-2 Wochen abtrainiert werden. Nun besteht auch die Möglichkeit einer ambulanten Reha Maßnahme mit Muskelaufbau sowie dosierter aktiver und passiver Physiotherapie.
Die Thrombose-Prophylaxe sollte zudem auch bis zur Mobilisation ohne Schiene fortgeführt werden.
Stellen Sie sich auf eine generelle Genesungszeit von bis zu 12 Wochen ein.
Hinweis:
Sollte es nach der Operation im Verlauf wieder zu zunehmenden Schmerzen kommen oder es nach der Operation zu einer Rötung, Schwellung oder Überwärmung des Schultergelenks kommen, empfehlen wir eine zeitnahe Vorstellung bei Ihrem behandelnden Arzt oder in unserer Sprechstunde.
Sprechstundentermine vereinbaren Sie hierzu unter der Telefonnummer 02365-90 2501.
Wie bei jeder Operation muss zwischen allgemeinen und speziellen Risiken unterschieden werden:
Allgemeine Risiken sind:
- Gefäßverletzungen mit daraus resultierenden Blutungen und Blutergüssen < <
- Nervenverletzungen mit meist vorübergehenden Taubheitsgefühlen
- Wundheilungsstörungen, die je nach Ausprägung mitunter eine Wundrevision mit sich bringen
- Bewegungseinschränkungen durch Wundschmerz
- Thrombosen und die daraus resultierende Lungenembolie bedingt durch die Immobilisierung
Spezielle Risiken sind:
- Verletzungen von Knorpel- oder Knochenstrukturen
- wiederkehrende Schmerzen und mögliche Folgeeingriffe
- erneuter Riss der genähten Sehnen- oder Gelenkslippen-Anteile
- Einsteifen der Schulter bei mangelnder Beübung - Frozen Shoulder
Wir hoffen Ihre offenen Fragen geklärt zu haben. Falls Sie dennoch Fragen haben schreiben Sie sich diese auf und stellen Sie sie entweder in unserer Sprechstunde oder spätestens zum Zeitpunkt der Aufnahme auf unserer Station.
Konservative Therapie
Dieses Verfahren setzt auf Stromstöße, die gezielt um das Gelenk oder bestimmte Muskelgruppen gesetzt werden können. Hierbei wird Wechselstrom in niedriger Frequenz eingesetzt. Die Durchführung selbst ist nicht schmerzhaft. Sie kann durch den Physiotherapeuten, aber auch eigenständig durch den Patienten zu Hause durchgeführt werden*.
Ziel ist es die Muskulatur zu stärken. Zum anderen kommt es hierbei aber auch zu einer Blockierung der Schmerzweiterleitung durch die Nervenfasern. Ähnlich wie bei der Krankengymnastik sind mehrere Anwendungen notwendig um eine Linderung zu erzielen.
*Patienten mit implantierten Schrittmacher oder Defibrillator, Thrombosen, bestehenden Infektionen mit Fieber oder Wunden im betroffenen Bereich sollten keine Reizstromtherapie durchführen. Ob eine Reizstromtherapie bei Ihnen durchgeführt werden kann erfragen Sie bitte bei Ihrem behandelnden Arzt.
Ziel ist es die Muskulatur zu stärken. Zum anderen kommt es hierbei aber auch zu einer Blockierung der Schmerzweiterleitung durch die Nervenfasern. Ähnlich wie bei der Krankengymnastik sind mehrere Anwendungen notwendig um eine Linderung zu erzielen.
*Patienten mit implantierten Schrittmacher oder Defibrillator, Thrombosen, bestehenden Infektionen mit Fieber oder Wunden im betroffenen Bereich sollten keine Reizstromtherapie durchführen. Ob eine Reizstromtherapie bei Ihnen durchgeführt werden kann erfragen Sie bitte bei Ihrem behandelnden Arzt.
Ziel der Therapie mit Schmerzmitteln ist zum einen die Verringerung der Schmerzen sowie der chronischen Entzündungs- bzw. Reizreaktion. Hierdurch soll die Bewegung verbessert werden, so dass man zum Beispiel unter der Schmerzmittel Einnahme auch verstärkt Krankengymnastik durchführen kann.
Hierbei sind insbesondere Medikamente aus der Gruppe der NSAR (Nicht steroidale Antirheumatika) zu empfehlen, da diese die oben genannte zweifache Wirkungsweise besitzen. Diese sind z.B.:
• Ibuprofen 400-800mg*
• Arcoxia 60-120mg*
• Diclofenac 50-100mg*
• Celebrex 100-200mg*
• Naproxen 250-500mg*
Aber auch andere Schmerzmittel wie Novalgin oder Paracetamol sind unterstützend wirksam.
Morphin-Präparate (z.B. Tilidin, Tramal oder Oxycodon) sollten nur nach Rücksprache mit dem behandelnden Arzt unter sorgfältiger Prüfung der Notwendigkeit eingenommen werden, da hier stets das Risiko der Entwicklung einer Abhängigkeit besteht.
Generell empfiehlt sich für einen gewissen Zeitraum eine kombinierte Einnahme von Schmerzmitteln, um zum einen eine bestmögliche Effizienz zu erzielen und zum anderen die Ausbildung eines Schmerzgedächtnisses zu verhindern.
Bei der Planung einer Schmerztherapie helfen wir Ihnen gerne.
* Die hier angegebenen Medikamente und Dosierungen sind Empfehlungen und sollten generell nur nach Absprache mit Ihrem Hausarzt oder Orthopäden eingenommen werden. Es sind auch nicht für alle Patienten, alle Schmerzmittel aus der Gruppe der NSAR zu empfehlen. Lassen Sie sich daher im Vorfeld, nach Abklärung Ihrer Begleiterkrankungen, von Ihrem behandelnden Arzt beraten. Generell sollten aber Medikamente aus der Gruppe der NSAR nie über mehrere Wochen eingenommen werden, da eine Dauereinnahme die Nierenfunktion, das Gefäßsystem sowie die Magenschleimhaut schädigen kann. Wir empfehlen zudem die Kombination mit einem Magenschutz (z.B. Pantoprazol o. Omeprazol).
Ergänzend zur Schmerzmitteleinnahme können Spritzen mit Schmerzmitteln und auch Cortison-Präparaten helfen. Diese Mischungen können z.B. in die Gelenke verabreicht werden.
Dies bewirkt zum einen eine meist rasche Schmerzlinderung und zum anderen eine, durch das Cortison bedingte, Reduktion der Entzündungsreaktion im Verlauf.
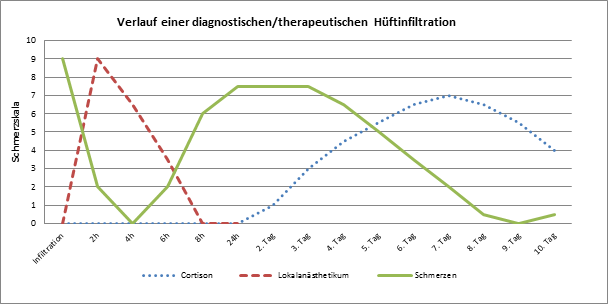
Bei einer diagnostischen Infiltration injizieren wir nur ein Lokalänasthetikum, so ähnlich wie bei einer Betäubung beim Zahnarzt. Dies hat eine meist sofortige Schmerzreduktion zur Folge, mit jedoch Wiederkehr der Schmerzen nach ca. 6-8 Stunden (siehe Abb. 1), wenn die Wirkung des lokalen Schmerzmittels nach ca. 8-24 Stunden nachlässt. Hierdurch können wir bestimmte Schmerzen besser unterscheiden, z.B. zwischen Rückenschmerz oder Hüftgelenks assoziierten ausstrahlenden Schmerzen in die Beine.
Die therapeutische Infiltration nutzen wir z.B. bei bekannten Gelenksschäden zur langfristigen Schmerzlinderung. Dies erreichen wir durch die Injektion von Cortison. Im Vergleich zu der Lokalanästhetikagabe wirkt das Cortison erst zeitversetzt, meist erst nach 2-3 Tagen, dafür aber länger (siehe Abb. 1).
Dies bewirkt zum einen eine meist rasche Schmerzlinderung und zum anderen eine, durch das Cortison bedingte, Reduktion der Entzündungsreaktion im Verlauf.
Bei einer diagnostischen Infiltration injizieren wir nur ein Lokalänasthetikum, so ähnlich wie bei einer Betäubung beim Zahnarzt. Dies hat eine meist sofortige Schmerzreduktion zur Folge, mit jedoch Wiederkehr der Schmerzen nach ca. 6-8 Stunden (siehe Abb. 1), wenn die Wirkung des lokalen Schmerzmittels nach ca. 8-24 Stunden nachlässt. Hierdurch können wir bestimmte Schmerzen besser unterscheiden, z.B. zwischen Rückenschmerz oder Hüftgelenks assoziierten ausstrahlenden Schmerzen in die Beine.
Die therapeutische Infiltration nutzen wir z.B. bei bekannten Gelenksschäden zur langfristigen Schmerzlinderung. Dies erreichen wir durch die Injektion von Cortison. Im Vergleich zu der Lokalanästhetikagabe wirkt das Cortison erst zeitversetzt, meist erst nach 2-3 Tagen, dafür aber länger (siehe Abb. 1).

Abbildung 1: Verlauf einer diagnostischen/therapeutischen Hüftinfiltration. Zu erkennen ist, dass das Cortison-Präparat verzögert wirkt und erst später zu einer langfristigen Schmrzreduktion führt.
Systemische Wirkungen des Cortisons, wie z.B. Gewichtszunahme oder die Entwicklung einer Zuckererkrankung, sind bei Gelenksinfiltrationen nicht zu erwarten. Dennoch sind solche Infiltrationen keine Dauerlösung. Wenn nach zwei oder mehreren Infiltrationen keine Linderungen mehr auftreten, sollte nach einem anderen Behandlungskonzept geschaut werden.
Systemische Wirkungen des Cortisons, wie z.B. Gewichtszunahme oder die Entwicklung einer Zuckererkrankung, sind bei Gelenksinfiltrationen nicht zu erwarten. Dennoch sind solche Infiltrationen keine Dauerlösung. Wenn nach zwei oder mehreren Infiltrationen keine Linderungen mehr auftreten, sollte nach einem anderen Behandlungskonzept geschaut werden.
Hierbei liegt das Ziel in der Stärkung der Muskulatur, der Verbesserung der Stabilität des Gelenkes sowie der Aufhebung von Bewegungseinschränkungen der Gelenke. Diese Übungen können sowohl in Einzel-, aber auch in Gruppentherapien durchgeführt werden.
Hierdurch kann mitunter eine sehr drastische Linderung der Schmerzen erzielt werden. Allerdings benötigt dies Zeit und ist in der Durchführung mitunter sehr schmerzhaft.
Deshalb sollte eine intensivierte Krankengymnastik/Physiotherapie in Kombination mit einer Schmerztherapie durchgeführt werden.
Ergänzend sind auch Massagen bestimmter Muskel- o. Gelenkregionen hilfreich. Diese lösen z.B. Verspannungen und können auch gezielt sogenannte Schmerztriggerpunkte behandeln, die unweigerlich bei einer längeren Schmerzsymptomatik mit auftreten können.
Zudem können Wärmebehandlungen (sog. Fango) ebenfalls unterstützend wirksam sein. Allerdings empfinden nicht alle Patienten Wärmebehandlungen als wohltuend. Besprechen Sie sich in diesem Fall mit Ihrem Physiotherapeuten. Herzpatienten sind zudem diese Therapieoption nicht zu empfehlen.
Auch der Beginn von Reha-Sport kann hierbei hilfreich sein*. Wobei hier der Schwerpunkt auf eine Betätigung des gesamten Körpers liegt und nicht einzelner Körperregionen.
*Klären Sie bitte im Vorfeld, ob Reha-Sport für Sie die geeignete Therapieoption darstellt. Dies kann entweder im Rahmen unserer Sprechstunde oder durch Ihren behandelnden Arzt erfolgen.
Hierdurch kann mitunter eine sehr drastische Linderung der Schmerzen erzielt werden. Allerdings benötigt dies Zeit und ist in der Durchführung mitunter sehr schmerzhaft.
Deshalb sollte eine intensivierte Krankengymnastik/Physiotherapie in Kombination mit einer Schmerztherapie durchgeführt werden.
Ergänzend sind auch Massagen bestimmter Muskel- o. Gelenkregionen hilfreich. Diese lösen z.B. Verspannungen und können auch gezielt sogenannte Schmerztriggerpunkte behandeln, die unweigerlich bei einer längeren Schmerzsymptomatik mit auftreten können.
Zudem können Wärmebehandlungen (sog. Fango) ebenfalls unterstützend wirksam sein. Allerdings empfinden nicht alle Patienten Wärmebehandlungen als wohltuend. Besprechen Sie sich in diesem Fall mit Ihrem Physiotherapeuten. Herzpatienten sind zudem diese Therapieoption nicht zu empfehlen.
Auch der Beginn von Reha-Sport kann hierbei hilfreich sein*. Wobei hier der Schwerpunkt auf eine Betätigung des gesamten Körpers liegt und nicht einzelner Körperregionen.
*Klären Sie bitte im Vorfeld, ob Reha-Sport für Sie die geeignete Therapieoption darstellt. Dies kann entweder im Rahmen unserer Sprechstunde oder durch Ihren behandelnden Arzt erfolgen.
Ziel der beiden Verfahren ist es die Entzündungsreaktion einzudämmen und damit die Schmerzen zu verringern, damit eine bessere Beweglichkeit und Beübung des Gelenkes möglich wird.
Bei der Ultraschall Behandlung werden die Ultraschallwellen in mechanische Reize, bzw. Schwingungen umgewandelt. Dies bewirkt eine verbesserte Durchblutung, Schmerzlinderung und Steigerung des Stoffwechsels des behandelten Gewebes sowie z.B. mitunter auch eine Aufweichung von Kalkdepots (Stoßwellentherapie) im Schultergelenk. Die Behandlung ist selbst schmerzfrei.
Zur Verstärkung werden mitunter auch Schmerzgele (z.B. Voltaren) über den Ultraschall in das Gewebe einmassiert, was zu einer besseren Tiefenwirkung der entzündungshemmenden Schmerzgele führt (sog. Iontoferese).
Die Röntgen-Tiefenbestrahlung nutzt deutlich abgeschwächte Röntgenstrahlen. Dies bewirkt, angewendet auf das betroffene Gebiet, ein Absterben der Entzündungszellen und verhindert zudem eine Einwanderung neuer Entzündungszellen. Dies erzielt wiederum den schmerzlindernden Effekt.
Beide Verfahren müssen mitunter mehrmals durchgeführt werden, um einen positiven Effekt zu bemerken.
Bei der Ultraschall Behandlung werden die Ultraschallwellen in mechanische Reize, bzw. Schwingungen umgewandelt. Dies bewirkt eine verbesserte Durchblutung, Schmerzlinderung und Steigerung des Stoffwechsels des behandelten Gewebes sowie z.B. mitunter auch eine Aufweichung von Kalkdepots (Stoßwellentherapie) im Schultergelenk. Die Behandlung ist selbst schmerzfrei.
Zur Verstärkung werden mitunter auch Schmerzgele (z.B. Voltaren) über den Ultraschall in das Gewebe einmassiert, was zu einer besseren Tiefenwirkung der entzündungshemmenden Schmerzgele führt (sog. Iontoferese).
Die Röntgen-Tiefenbestrahlung nutzt deutlich abgeschwächte Röntgenstrahlen. Dies bewirkt, angewendet auf das betroffene Gebiet, ein Absterben der Entzündungszellen und verhindert zudem eine Einwanderung neuer Entzündungszellen. Dies erzielt wiederum den schmerzlindernden Effekt.
Beide Verfahren müssen mitunter mehrmals durchgeführt werden, um einen positiven Effekt zu bemerken.



